
Abb. 1 Gesundheitsfragebogen
| 2. Befunderhebung und erste Behandlungsschritte - Kapitelübersicht |
| 2.1. Gesundheitsfragebogen / Okklusalindex |
| 2.2. Frage nach dem Hauptanliegen des Patienten, Anamnese |
Das Hauptanliegen (Chief Complaint) der Patientin war der langfristige Erhalt ihrer Zähne und des Zahnhalteapparates mittels Prophylaxe, konservierender, und wenn möglich auch prothetisch hochwertiger Versorgung mit Gold und Keramik. Nach der vorher schriftlich erhobenen allgemeinmedizinischen Anamnese im Rahmen des Gesundheitsfragebogens, erfolgte nun noch eine gemeinsame Erhebung eventuell bestehender Erkrankungen von Arzt und Patientin gemeinsam. Hier wurde nocheinmal auf relevante allgemeinmedizinische Erkrankungen, insbesondere Herz-, Kreislauferkrankungen und eventuelle Allergien oder Medikamenten-Unverträglichkeiten eingegangen. Außer einem mäßigen Nikotinabusus war diese Anamese allerdings ohne Auffälligkeiten. |
|
2.3 Aufklärung des Patienten über Wachstum, |
Zunächst erfolgte die Aufklärung der Patientin über die wichtigsten Erkrankungen des stomatognathen Systems, vor allem Karies und Gingivitis/Parodontitis. Wichtig ist, daß der Patient hierbei die Rolle der bakteriellen Plaque als Ursache für diese Erkrankungen erkennt und versteht, daß er sich nur durch die tägliche Störung dieser Plaque mittels mechanischer Reinigung schützen kann. Auch auf die Rolle des Zahnsteins (als vom Speichel mineralisierte Plaque) und seiner Rolle bei der Begünstigung der Gingivitis wird eingegangen. Er führt zu einer Milieu-Änderung im subgingivalen Bereich, begünstigt das Wachstum anaerober Bakterien, verhindert die Selbstreinigung der Zähne, verändert die natürliche Zahnform und auf seiner rauhen Oberfläche kann sich sehr leicht neue Plaque festsetzen.[18] Ferner wurde auf die Vorteile einer ganzkörperlich gesunden Ernährung mit Vollwertkost eingegangen: Das Plaquewachstum wird gehemmt und die Stoffwechselaktivität der Gingiva durch die ausreichende Versorgung mit Vitaminen, Mineralstoffen und Spurenelementen positiv beeinflußt. Die reichliche Zufuhr von isolierten Kohlenhydraten, und wenig Salat und Gemüse, führt dagegen zu einer raschen Dickenzunahme der mikrobiellen Plaque und zu einer Erniedrigung der Phagocytoseaktivität der neutrophilen Granulocyten und damit zu einer Schwächung des Immunsystems. [19] Zusätzlich wurde die Patientin auf die Bedeutung von Menge und vor allem Häufigkeit der Zuckeraufnahme, sowie den Zusammenhang zwischen Zuckeraufnahme und pH-Abfall in der Mundhöhle und Remineralisation des Speichels hingewiesen: Isolierte, niedrigmolekulare Kohlenhydrate können von der Plaque sofort absorbiert und verwertet werden. Daher sinkt zunächst der neutrale pH-Wert bis auf 4,2 ab und in diesem sauren Milieu ist der Zahnschmelz demineralisiert und sehr empfindlich gegenüber mechanischer Manipulation: Deshalb sollte nach dem Essen mit dem Zähneputzen ca. 45 Minuten gewartet werden, bis der Speichel den pH-Wert wieder neutralsiert hat.[18] |
Demonstration der Verhältnisse im Mund des Patienten, Fotodokumentation |
| 2.4.1. Demonstration der Verhältnisse im Mund des Patienten |
Nach der Aufklärung des Patienten erfolgt nun eine Umsetzung des vorher Besprochenen im Mund des Patienten. Immer vom Gesunden zum Kranken, wurde der Patientin nun gezeigt, wie eine gesunde Gingiva aussehen sollte: orangenschalenartig gestippelt, blaßrosa, fest verankert und spitz zulaufend bis zum Kontaktpunkt.[18] Auch im vorliegenden Fall zeigte sich approximale Plaqueakkumulation, und Gingivitis mit Kontaktbluten bei vorsichtigem Sondieren an mehreren Stellen, vor allem auch im Bereich überstehender Füllungsränder, besonders regio 36/37. |
| 2.4.2. Fotodokumentation | |
|
|
|
 Abb. 6 Ausgangsbefund, Ansicht von links Abb. 6 Ausgangsbefund, Ansicht von links
|
|
 Abb. 8 Ausgangsbefund, UK von okklusal |
2.5. Anfärben der mikrobiellen Plaque, Demonstration der Zusammenhänge zwischen Plaque und den pathologischen Erscheinungen im Mund des Patienten |
Das Anfärben der bakteriellen Plaque erfolgt mit Erythrosin B-Lösung. Dabei wird die Lösung mit einem Stiltupfer auf alle Zahnflächen aufgetragen. Anschließend lässt man den Patienten gut mit Wasser ausspülen. Die angefärbte Plaque kann auch durch mehrfaches Ausspülen nicht entfernt werden. Nun kann man dem Patienten mit einem Handspiegel zunächst die sauberen, gut gereinigten Zahnflächen zeigen, und schließlich auch diejenigen Stellen, die noch einer Verbesserung der Reinigung benötigen. Mit dieser Methode lässt sich dem Patienten auf sehr einfache Weise den Zusammenhang zwischen Plaqueakkumulation und Pathologie verdeutlichen. Der Plaqueindex ist das Verhältnis der Beläge an den Flächen aller Zähne zur Gesamtzahl der beurteilten Flächen, wobei der Zahn in je 6 Flächen unterteilt wird. Der Ausgangsbefund lag bei der Patientin bei 19% im Oberkiefer und 56% im Unterkiefer. Angestrebt wurde ein Plaqueindex unter 20%. Der Gingivalindex ist das Verhältnis der blutenden Flächen (6 Flächen pro Zahn) nach Sulcussondierung mit der Parodontalsonde zur Gesamtzahl der beurteilten Flächen. Hier lag der Ausgangsbefund im Oberkiefer bei 7%, im Unterkiefer bei 12%. Der Schlußbefund lag deutlich unter 25%. Zur besseren Visualisierung wurden beide Indices grafisch in die EDV-gestützte Patientenkartei eingetragen.
|
2.6. Demonstration und Instruktion einer effektiven Mundhygiene |
Jetzt wurde die Patientin umfassend über eine effektive Mundhygiene informiert. Zunächst wurde auf die Handhabung und Auswahl der Handzahnbürste eingegangen. Als Handzahnbürste wurde ihr eine Kurzkopfbürste mit geradem Griff und planem Bürstenfeld empfohlen. Sie sollte drei, maximal vier Borstenreihen, sowie abgerundete Borstenspitzen aufweisen, um eine Traumatisierung der Gingiva zu vermeiden. Von Naturborsten aus Dachshaar oder ähnlichem, wie sie immer noch in manchen Apotheken angeboten werden, wurde der Patientin dringend abgeraten und stattdessen Nylonborsten empfohlen. Als Zahnpasta wurde zu einer Flouridzahnpasta geraten, wobei der Patientin vor stark abrasiven Pasten mit hohem RDA-Wert abgeraten wurde.[18] Anschließend wurde die Patientin in der Putztechnik in der Modifikation nach Bass[1] instruiert. Hierbei wird der Bürstenkopf im Winkel von 45° gegen den Sulcus geneigt und mit kleinen vibrierenden Bewegungen so bewegt, daß die Borsten die Zahnzwischenräume nicht verlassen. Zusätzlich wurde auch auf das natural brushing eingegangen bei dem die Patientin an schwierig zugänglichen Stellen auch die Zahnbürste aufstellen kann und ebenfalls mit leicht vibrierenden Bewegungen und ohne zu starkem Anpressdruck die Zähne reinigt. Ferner wurde auch ein Augenmerk auf die richtige Putzsystematik gelegt: Beginnend mit den Okklusalflächen im Oberkiefer, dann im Unterkiefer, danach die lingual/palatinal-Flächen und erst zuletzt die bukkalen Zahnflächen. Empfohlen wurde der Patientin eine einmal tägliche, effektive Mundhygiene, an einem frei wählbaren Zeitpunkt (aber frühestens ca. 45min nach dem Essen), pro Kiefer ca. 2-3 Minuten mit anschließender Approximalraumreinigung mittels ungewachster Zahnseide. Die Handhabung der Zahnseide wurde praktisch geübt: Den Zahn C-förmig umschließen, keine sägenden Bewegungen, und nie in die Papille schneiden. Da die Patientin zu Hause überwiegend mit einer Schallzahnbürste (Sonicare®[Philipps]) reinigt, wurde auch die Handhabung dieser Zahnbürste besprochen. Schließlich wurde noch auf die Möglichkeit der Schädigung der Zähne durch falsche Mundhygiene eingegangen. Das Putzen mit zu hohen Anpressdruck (>200g) und direkt nach dem Essen, vor allem nach sauren Speisen und Getränken, sollte vermieden werden. |
Grundlage jeder professionellen Zahnreinigung ist die Entfernung von Plaque, Zahnstein und Konkrement. Zunächst wurde nur der supragingivale Zahnstein mittels Handinstrumenten (Scaler und Küretten) beseitigt. Anschließend erfolgte eine Politur des gesamten Gebisses mit Bimssteinpulver, langsam rotierenden Gummihütchen und Flouridpaste (Nupro® [Dentsply]). In den darauffolgenden Sitzungen wurde dann schrittweise auch apikalwärts, subgingival Konkrement entfernt. |
Im Rahmen der bildgebenden Diagnostik wurden ein Orthopantomogramm, zwei Bißflügelaufnahmen (zur Kariesdiagnostik) sowie Einzelbilder aller devitalen Zähne und schließlich noch ein laterales Fernröntgen zur cephalometrischen Analyse angefertigt. |
| 2.8.1. Orthopantomogramm |
Das Orthopnatomogramm ist eine einfache und schnelle Methode um einen groben Überblick über die Strukturen des stomatognathen Systems zu erhalten. In diesem Fall zeigte sich ein, mit Ausnahme der Weisheitszähne (18,28,38,48) und des fehlenden Zahnes 31, funktionell vollständiges Gebiß mit 27 Zähnen. Der Zahn 31 wurde direkt nach dem Zahndurchbruch aufgrund einer Schmelzhypoplasie und des Platzmangels im Unterkiefer extrahiert. Man erkennt ferner zahlreiche Amalgam und Compositrestaurationen, sowie die endodontisch vorbehandelten Zähne 14, 23, 24, 26, 47, und die apikale Überfüllung des Zahnes 14.
|
| 2.8.2. Bißflügelröntgen | |
Mittels des Bißflügelröntgens lassen sich vor allem approximale Kariesläsionen und Füllungsränder sehr gut beurteilen, da der Strahlengang hier senkrecht auf die Zahnzwischenräume gerichtet ist und sich so die einzelnen Zähne approximal nicht so stark übereinander projezieren. In diesem Fall zeigte sich vor allem eine Verblockung der großen Composit mod-Füllungen der Zähne 36 und 37 und darunter Konkrement. Zahn 47 und Zahn 24 zeigten deutlich überkonturierte Füllungsränder. |
|
|
|
|
| 2.8.3. Einzelbilder | |
Zur Beurteilung der devitalen Zähne und der endodontischen Vorbehandlung wurde ein Einzelbildstatus aller devitalen Zähne erhoben. Zahn 14,23,24 und 26 waren insuffizient endodontisch vorbehandelt. Zahn 14 war apikal mit Wurzelzement überfüllt. Bei Zahn 23 war die Arbeitslänge zu kurz gewählt und die Wurzelfüllung endete weit vor dem physiologischen Apex. Bei Zahn 24 wirkte die Wurzelfüllung inhomogen und undicht und war zu wenig weit aufbereitet. Bei Zahn 26 waren die Kanäle zu wenig weit aufbereitet, und die Arbeitslänge zu kurz. Zahn 47 war endodontisch einwandfrei vorbehandelt. |
|
|
|
|
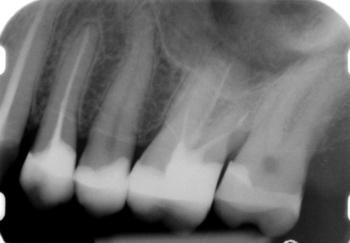 Abb. 16 Einzelbild 26 |
 Abb. 17 Einzelbild 47 |
Mittels einer Parodontalsonde mit 3mm Skalierung wurde eine 6-Punktmessung im Zahnfleischsulcus durchgeführt. Durch die sphärische Struktur des Zahnes und des intakten Zahnhalteapparates (Ligamentum circulare) bleibt die gerade Sonde bei einem Druck von 25 p nach ca. 1mm im Sulcus stehen.[18] Bei Gingivitis dringt die Sonde tiefer ein. In diesem Fall zeigten sich vor allem im Seitzahnbereich, jeweils zwischen den letzten Molaren, höhere Sondierungstiefen bis zu 6mm, die zum Teil auch auf die überkonturierten und verblockten Füllungen zurückzuführen waren. Die Parodontitis der Patientin wurde im Verlauf der Mundhygiene mit der Entfernung des Zahnsteins und mit systematischem Wurzelglätten, sowie Taschenspülungen mit 3% Wasserstoffperoxid-Lösung, behandelt. Zusätzlich wurden im Rahmen der prothetischen Versorgung die verblockten und überkonturierten Füllungen durch hochwertigen Zahnersatz ausgetauscht.
|
Die Sensibilität wurde mit kurzfristig an den Bukkalflächen der Zähne applizierten CO2-Schnee (ca. -70°C) festgestellt. Dabei konnte die Reaktion positiv (+), verstärkt positiv (++) oder negativ ausfallen (-): |
||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||
Mittels Inspektion mit einer Lupenbrille und einem zahnärztlichen Spiegel, sowie röntgenologisch erfolgte dann die Kariesdiagnostik. Unversorgte Primärkaries fand sich zunächst nur an den Zähnen 33d, 32d, 37l, 45m, 44mod. Allerdings wiesen die meisten Composite und Amalgamfüllungen Randspaltenbildungen und zum Teil auch Sekundärkaries auf. Der definitive Kariesnachweis gelang erst nach Entfernung der Füllungen und Anfärben mit basischem Fuchsin in Propylenglykol. |
2.12. Muskelbefund, klinische Untersuchung der Kiefergelenke, neurologische Orientierung |
| 2.12.1. Muskelbefund |
Bei der seitenvergleichenden Muskelanalyse nach Krogh-Poulsen[17][12] zeigten weder die Mm. masseteres noch die Mm. temporales eine Hypertrophie, Seitenungleichheit oder auffällige Druckschmerzhaftigkeit. Auch die bimnauelle Palpation der Mm. petrygoidei mediales und laterales, der Zungen und Mundbodenmuskulatur, der mimischen und der Nackenmuskulatur waren ohne Befund und ergaben keinen eindeutigen Hinweis auf pathologische Veränderungen. Auch der Visual Analog Scale (VAS) als Hinweis auf die subjektive Befindlichkeit des Pateinten war unauffällig.
|
| 2.12.2. Klinische Untersuchung der Kiefergelenke |
Die klinische Untersuchung der Kiefergelenke ergab keine schmerzhaften Druckpunkte, keine Einschränkung oder Abweichung beim Öffnen und Schließen. Bei der Auskultation mittels Stethoskop waren keine Knack- oder Reibegeräusche zu diagnostizieren.
|
| 2.12.3. Neurologische Orientierung |
Beim neurologischen Gesichtsbefund wurden die Austrittsstellen der drei Trigeminus-Äste beurteilt. Diese Untersuchung ergab keinen pathologischen Befund. Auch motorisch war die Beweglichkeit der mimischen Musukulatur und der Augen nicht eingeschränkt. Speichelfluss und Geschmacksempfindung waren nach Angaben der Patientin unauffällig. |
Die Zunge, der M. mentalis und der M. orbicularis oris waren beim Schluckakt unauffällig.[6] Es ergab sich kein Hinweis auf Mundatmung oder Zungenpressen. Der Lippenschluss der Patientin war ohne Anstrengung möglich, es fand sich weder Grimassieren in Ruhe, noch sichtbare Kontraktionen des M. orbicularis oris beim Schlucken. Die Zahnreihen blieben beim Schluckakt geschlossen und weder an Zunge, noch an Wange waren Impressionen erkennbar. Insgesamt lagen keine Hinweise auf orale Habits vor. |
Die klinisch Funktionsanalyse[31][12] ergab normale Werte für Mundöffnung, Vorschub und Rückschub des Unterkiefers sowie Gelenksreselienz nach Gerber[9]. Der Bewegungsspielraum bei der Seitbewegung war geringgradig erhöht. Maximale Mundöffnung: 44mm (physiologisch 40 bis 60mm), keine Abweichung von der Mittellinie beim Öffnen oder Schließen. Protrusion: 10mm (physiologisch 8 bis 10mm) Lateralbewegung des Unterkiefers: rechts 14mm, links 16mm (physiologisch 10-12mm), daher geringgradig erhöhter lateraler Bewegungsspielraum. Gelenksreselienz: Bei der Überprüfung der Gelenksreslienz nach Gerber[9] konnten zwei Zinnfolien der Stärke 0,3mm beiderseits gehalten werden. Es bestand kein Hinweis auf Gelenkskompression oder Distraktion.
|
Als weiteres wichtiges diagnostisches Kriterium wurde die Zahnbeweglichkeit der Zähne bestimmt. Sie wird mit dem Amalgamei oder dem Griff des zahnärztlichen Spiegels bestimmt und wird in vier Graden angegeben:
Bei der Patientin ergab sich keine auffällige Beweglichkeit der Zähne:
|
||||||||||||||||||||||||||||||||||||||||||||||||||
Da sich aus dem diagnostischen Vorfeld kein Hinweis auf eine Kiefergelenkspathologie ergab, wurde auf eine invasivere Diagnostik, wie es das Kiefergelenksröntgen darstellt, verzichtet. |
Die instrumentelle Funktionsanalyse erfolgt anhand exakt im Artikulator (SAM-2) montierten Modellen und der Axiographie. Zunächst wurden zwei Alginatabformungen (OK und UK) genommen und zwei Superhartgips-Modelle hergestellt. Das OK-Modell wurde anschließend mit Hilfe eines Almorebogens exakt montiert. Dazu dienten als Referzen die mittels der Axiographie ermittelte exakte Scharnierachsenposition, sowie die Position der linken Incisura orbitalis. Anschließend wurde dann das Unterkiefer gelenksbezüglich einartikuliert. Die Bißnahme erfolgte hierbei durch eine Wachsplatte mit Alustops als zentrisches Registrat. |
| 2.17.1. Klinische Okklusionsanalsyse |
Die so exakt montierten Modelle geben nun Aufschluß über die Diskrepanz zwischen zentraler Kiefergelenksposition und maximaler Interkuspidation, da bei dem zentrischen Registrat der Biss gesperrt und okklusale Interferenzen ausgeschaltet werden. Dabei zeigte sich ein deutlicher slide nach vorne (2mm) und ein leichter slide nach links. Zentrik und maximale Verzahnung zeigten eine deutliche Diskrepanz. Vor allem stellten sich, bei der genauen Analyse im Artikulator, die großen Composite-Füllungen im hinteren Seitzahnbereich als zu hoch heraus. In der Laterotrusion zeigte sich im wesentlichen eine Eckzahnführung, wobei aber im geringen Maße zusätzlich nach rechts Zahn 42 und nach links Zahn 34 mitführten.
|
| 2.17.2. Ausgangsmodelle |
|
|
|
 Abb. 25 Ausgangsmodelle, Ansicht von links Abb. 25 Ausgangsmodelle, Ansicht von links
|
|
 Abb. 27 Ausgangsmodell, UK okklusal |
| 2.17.3. Inklination am Frontzahntisch |
Nun wurden die Ausgangsmodelle am Frontzahntisch vermessen und die idealen Führungsbahnen nach dem Okklusionsmodell einer Front-Eckzahnführung bestimmt, da bei diesem Okklusions-konzept die geringste Muskelaktivität der Kausmuskulatur auftritt.[38][13][11]
|
| 2.18.1. Das laterale Fernröntgenbild |
|
| 2.18.2. Durchzeichnung der Fernröntgenanalyse |
|
| 2.18.3. Wertetabellen der Fernröntgenanalyse |
|
| 2.18.4. Auswertung der Fernröntgenanalyse |
Position des Oberkiefers: maxilläre Proganthie |
Die Axiographie dient zur Bestimmung der individuellen kinematischen Scharnierachsen, zur Analyse und Registrierung der mandibulären Bewegungsbahnen im Kiefergelenk und dem Modelltransfer mit exakten Referenzpunkten. [33]
Die Interpretation der Axiographie erfolgte nach der standartisierten Slavicek-Diagnostik.[30] Dabei wird die Qualität, Quantität, Charakteristik, Identität und Reproduzierbarkeit der Gelenksbahnen sowie eventuell auftretende Besonderheiten beurteilt.[12] Im vorliegenden Fall konnte der Achsenpunkt beidseits relativ schnell und eindeutig gefunden werden. Es zeigte sich eine anterior konkave Pro- und Mediotrusionsbewegung von ausreichender Quantität. Exkursion und Inkursionsbewegung verliefen identisch und alle Bewegungen waren reproduzierbar. Allerdings zeigte sich bei der rechten Protrusions- und Öffnungsbahn eine Änderung in der Konfiguration und leichte Lockerung des Bandapparates im rechten Kiefergelenk. Insgesamt zeigten die einzelnen Gelenksbahnen aber keinen wesentlichen pathologischen Befund.
I,III: Artikulatorohr |
Aufgrund der erhobenen Befunde wurde nun der nachfolgende vorläufiger Behandlungsplan festgelegt. Dem Wunsch der Patientin nach einer vollständigen hochwertigen Versorgung konnte im Rahmen der Prüfungsarbeit nur zum Teil entsprochen werden und es wurde gemeinsam mit der Patientin beschlossen, zunächst die Seitenzähne hochwertig mit Gold und Keramik zu versorgen und in der Front nur die undichten Composit-Füllungen als Dauer-Provisorien auszutauschen um sie dann zu einem späteren Zeitpunkt durch hochwertige Vollkeramikkronen zu versorgen.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||